幽門螺桿菌感染健康教育
幽門螺桿菌感染的健康教育問答
1.幽門螺桿菌感染可以預防嗎?
幽門螺桿菌感染可以做到有效預防,主要做到以下幾個方面:
(1)飲食管理的預防:幽門螺桿菌感染有聚集性,應采用分餐制;幽門螺桿菌對外環境的抵抗力不強,對干燥及熱均很敏感,多種常用消毒劑很容易將其殺滅,加強餐具的消毒,保持餐具干燥;加強個人衛生,飯前便后勤洗手。及時清理排泄物,避免污染水源。另外,定時定量進餐,不進食不潔食物,避免辛辣刺激性食物,少進食腌制及熏制、燒烤類食物。北京軍區總醫院消化內科李恕軍
(2)任務環境適應的預防:研究表明應激狀態下Hp感染危險性增加。應對任務環境有一個良好的認識,調整自身更好的適應環境,以減少應激。
(3)睡眠質量的調整預防:一方面,睡眠質量和胃腸道功能明顯相關。睡眠差者,更容易出現胃腸道功能紊亂、胃腸道疾病。另一方面,睡眠質量和免疫功能相關。長期睡眠差者,免疫功能可能發現下降。
(4)精神、心理調整的預防:有研究顯示長期焦慮容易導致腸易激綜合征,抑郁癥容易導致功能性消化不良。Hp感染可能會增加功能性消化不良、腸易激綜合征和應激性潰瘍的發病率。
(5)藥物應用的預防:如出現上腹痛、飽脹、納差等高度可疑胃炎或消化性潰瘍、消化不良,可先服用抑酸、胃黏膜保護劑。有條件時,完善胃鏡和Hp相關檢測。
(6)規范診療,按診療規范及時就診、治療:如平時有上腹痛、飽脹、納差、噯氣、惡心、口臭等癥狀,完善胃鏡和Hp相關檢查,并規范治療。
2. 什么是幽門螺桿菌感染?
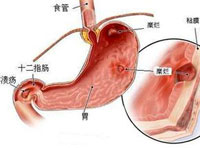
幽門螺桿菌(Hp)是一種革蘭氏陰性微需氧菌,一般定植在胃黏膜上皮細胞表面,產生高活性的尿素酶。尿素酶一方面直接損傷胃黏膜,另一方面分解尿素產生NH3,以保護Hp免受胃酸和胃蛋白酶的侵襲,而利用Hp的定植和生存。此外,Hp還能產生多種致病因子,如空泡細胞毒素、細菌毒素相關蛋白等,導致其定植處胃黏膜炎癥和免疫反應。幽門螺桿菌感染是慢性胃炎、消化性潰瘍的主要病因,和胃癌、胃黏膜相關淋巴樣組織淋巴瘤發病密切相關。
幽門螺桿菌感染是指幽門螺桿菌在胃黏膜定植,導致胃黏膜局部損傷。全球Hp的感染率超過50%,發展中國家普遍高于發達國家。人-人之間的傳播是唯一的傳播途徑,主要的傳播方式有口-口傳播、糞-口傳播、胃-口傳播等。
3. 幽門螺桿菌感染都有哪些癥狀和表現或者身體有哪些不舒服?
幽門螺桿菌感染的癥狀和其合并癥有關。Hp感染最常見的合并癥是慢性胃炎、消化性潰瘍,表現為上腹痛,多為針刺樣痛或脹痛,和進食相關,喜按壓疼痛部位;以及飽脹、噯氣、反酸等。也多合并一些消化不良的癥狀,如納差、腹脹、惡心。還有部分患者僅表現為口臭。
4. 哪些因素可以引起幽門螺桿菌感染?
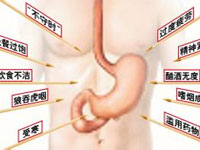
幽門螺桿菌感染最有可能在患者幼年時通過口-口或糞-口途徑傳播。在不同人群中,兒童幽門螺桿菌感染率為10-80%。10歲前,超過50%的兒童被感染。已知的危險因素有:①社會經濟水平差;②居住條件擁擠;③多個兒童同睡一張床;④兄弟姐妹眾多;⑤污染的水源;⑥種族;⑦家庭成員中有感染者。
細菌對外環境的抵抗力不強,對干燥及熱均很敏感,多種常用消毒劑很容易將其殺滅。
5. 為什么會發生幽門螺桿菌感染?
幽門螺桿菌是一種微需氧菌,其穩定生長需依靠在生長的微環境中含5%~8%的氧氣,在大氣和絕對厭氧環境中均不能生長。世界上有一般以上的人感染幽門螺旋桿菌,發展中國家感染率更高。在自然環境中,目前認為人是唯一的傳染源。主要的傳播方式有口-口傳播、糞-口傳播、胃-口傳播等。
(1)口-口傳播:最主要的途徑。大家共同進餐時,Hp可通過筷子傳播。也可通過家庭成員的密切接觸,經口-口傳播。另外手在這個傳播過程中也起一定作用。
(2)糞-口傳播:Hp可以通過糞便污染水源,而引起的糞-口傳播。
(3)胃-口傳播:它主要發生在幼兒和內鏡操作醫生。因為幼兒常發生嘔吐和胃食管反流,而嘔吐物或胃食管反流,可能引起Hp的胃-口傳播。內鏡操作醫生,接觸患者胃內粘液,可導致Hp的胃-口傳播。
6. 如何診斷幽門螺桿菌感染?
幽門螺桿菌感染的檢測方法包括侵入性和非侵入性兩類。(1)侵入性方法依賴胃鏡活檢,包括快速尿素酶試驗(RUT)、胃黏膜直接涂片染色鏡檢、胃黏膜組織切片染色鏡檢(如HE染色、Warthin-Starry銀染、改良Giemsa染色、甲苯胺藍染色、吖啶橙染色、免疫組化染色等)、細菌培養、基因檢測方法(如PCR、寡核苷酸探針雜交、基因芯片檢測等)。(2)非侵入性檢測方法不依賴胃鏡檢查,包括13C或14C尿素酶呼氣試驗、HpSA檢測(依檢測抗體分為單克隆和多克隆抗體檢測兩類)、血清Hp抗體檢測等。
Hp感染的診斷標準:符合下述三項之一者可判斷為Hp現癥感染:①胃黏膜組織快速尿素酶試驗、組織切片染色或細菌培養三項中任一項陽性;②13C或14C尿素酶呼氣試驗陽性;③糞便Hp抗原檢測陽性。血清Hp抗體檢測(經臨床驗證、準確性高的試劑)陽性提示曾經感染,從未治療者可視為現癥感染。出海及執行任務時,由于條件的限制,可行糞便Hp抗原檢測。
Hp感染根除治療后的判斷:應在根除治療結束至少4周后進行,首選胃黏膜組織快速尿素酶試驗。符合下述三項之一者可判斷為Hp根除:①13C或14C尿素酶呼氣試驗陰性;②糞便Hp抗原檢測陰性;③基于胃竇、胃體兩個部位取材的快速尿素酶試驗均陰性。
7. 幽門螺桿菌感染需要治療嗎?
表1 2012年我國Hp感染處理共識意見推薦的根除Hp適應證和推薦強度
Hp陽性疾病
強烈推薦
推薦
消化性潰瘍(不論是否活動和有無并發癥史)
√
胃MALT淋巴瘤
√
慢性胃炎伴消化不良
√
慢性胃炎伴胃黏膜萎縮、糜爛
√
早期胃腫瘤已行內鏡下切除或手術胃次全切除
√
長期服用PPI
√
胃癌家族史
√
計劃長期服用NSAIDs(包括低劑量阿司匹林)
√
不明原因的缺鐵性貧血
√
特發性血小板減少性紫癜
√
其他Hp相關性疾病(如淋巴細胞性胃炎、增生性息肉、巨大胃黏膜肥厚癥等)
√
個人要求治療
√
因Hp對某些疾病可能存在保護效應(如潰瘍性結腸炎),故對于不存在上述根除適應證者,我們不建議查Hp。“治療所有Hp陽性者,但如無意治療,就不要進行檢測”,這是世界胃腸病學組織制定的“發展中國家幽門螺桿菌感染臨床指南”中提出的良好實踐要點。
8. 哪些檢查有助于確診消化性潰瘍?
(1) 內鏡檢查:消化性潰瘍診斷的金標準。可觀察潰瘍的形態、大小、數量等,還可活檢病理檢查以更準確地明確潰瘍的性質。
(2) 上消化道鋇餐造影:非侵入性檢查。敏感性較內鏡檢查低,對小病灶的識別率低于內鏡。
(3) Hp感染檢測:有助于明確消化性潰瘍的病因,對治療和預后有重要意義。
(4) 便潛血:對于存在周期性規律性季節性上腹痛的患者,如便潛血陽性,高度提示消化性潰瘍。
9. 如何治療幽門螺桿菌感染?
2012年我國Hp感染處理共識意見推薦的根除方案: 鉍劑+PPI+2種抗菌藥物組成的四聯療法, 療程10天或14天。抗菌藥物組成方案有4種:①阿莫西林+克拉霉素;②阿莫西林+左氧氟沙星;③阿莫西林+呋喃唑酮;④四環素+甲硝唑或呋喃唑酮。(抗菌藥物的劑量和用法見表2)
表2 Hp根除不同方案使用抗菌藥物的劑量和用法
方案
抗菌藥物1
抗菌藥物2
1
阿莫西林 1000mg,2次/日
克拉霉素 500mg,2次/日
2
阿莫西林 1000mg,2次/日
左氧氟沙星 500mg,1次/日或200mg,2次/日
3
阿莫西林 1000mg,2次/日
呋喃唑酮 100mg,2次/日
4a
四環素 750mg,2次/日
甲硝唑 400mg,2次/日或3次/日
4b
四環素 750mg,2次/日
呋喃唑酮 100mg,2次/日
10. 幽門螺桿菌感染治療和預防時有哪些注意事項?
(1) 按醫囑規律服藥。因為需同是服用3或4種藥物10天或14天,服藥可能會導致腹部不適、惡心、嘔吐,應按醫囑規律服藥,否認細菌容易產生耐藥性,導致根除失敗。
(2) 復查時間應為停用根除Hp藥物至少4周。否則結果可能為假陰性,即存在Hp感染,但檢測結果為陰性。
(3) 根除Hp前停服PPI不少于2周,停服抗菌藥物、鉍劑不少于4周。如補救治療,建議間隔2-3個月。
(4) 復查時可選擇13C或14C尿素酶呼氣試驗、糞便Hp抗原檢測、胃黏膜的快速尿素酶檢測。而血清Hp抗體檢測不能用于根除后復查。
(5) 已證實存在Hp感染者的家庭成員中,符合Hp根除適應證者應查Hp。
(6) 注意飲食、飲水衛生,采用分餐制,注意餐具消毒;孩子應有獨立的餐具,注意消毒,盡量避免成人或成人餐具直接接觸其食物。
- 上一篇:何謂慢性淺表性胃炎
- 下一篇:難說再見,幽門螺桿菌君,不再相見。
- 本文延伸閱讀
相關文章
- 什么是萎縮性胃炎
- 什么是中度胃炎
- 什么是滲出性胃炎
- 什么是慢性非萎縮性胃炎
- 什么是急性單純性胃炎
- 什么是慢性胃炎
- 什么是糜爛性胃炎
- 什么是慢性肥厚性胃炎
- 什么是胃炎?
- 淺表性胃炎的相關知識
- 急性胃炎的相關知識
- 什么是急性糜爛出血性胃炎
免費提問